Cómo usar un oftalmoscopio
Autor:
Lewis Jackson
Fecha De Creación:
14 Mayo 2021
Fecha De Actualización:
14 Mayo 2024
Contenido
- etapas
- Parte 1 Prepara tu instrumento
- Parte 2 Preparando y preparando a su paciente
- Parte 3 Realiza el examen
El oftalmoscopio es un dispositivo utilizado en medicina para examinar el interior del ojo, incluidos los vasos sanguíneos, el disco del nervio óptico, la mácula lutea, la coroides, la fóvea y la retina. Los médicos generales y los optometristas pueden usarlo para diagnosticar o controlar enfermedades oculares, así como afecciones como diabetes e hipertensión. El oftalmoscopio es una herramienta relativamente simple que puede dominar si comprende completamente cómo funciona y si entrena lo suficiente.
etapas
Parte 1 Prepara tu instrumento
-
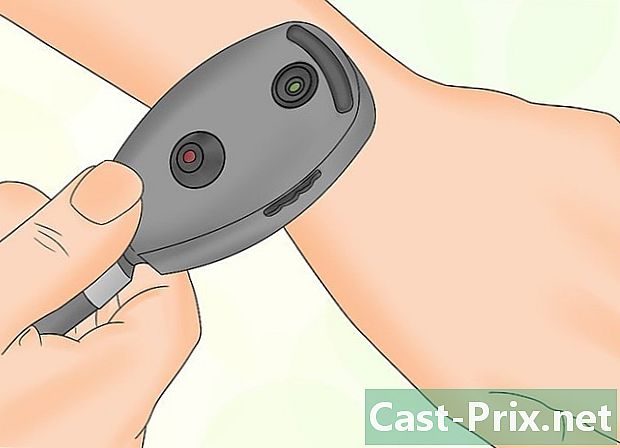
Vea si el oftalmoscopio funciona correctamente. Encienda el interruptor de encendido para ver si la luz se encenderá. Si este no es el caso, debe cambiar las baterías e intentar nuevamente. Mire a través del ocular para asegurarse de que esté despejado. Si tiene un gorro, debes quitarlo. -
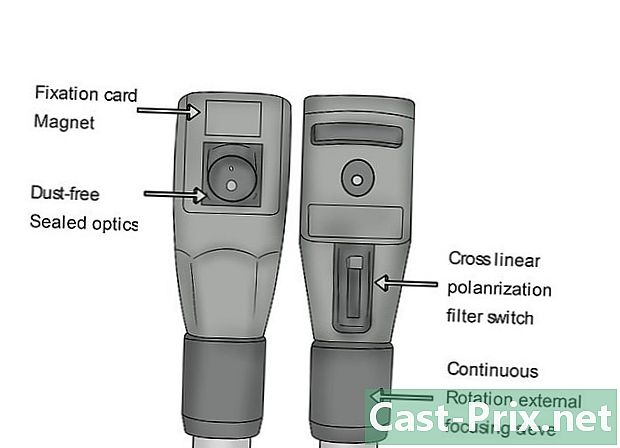
Elija la configuración adecuada. Se pueden usar varias opciones de apertura y filtrado para fines específicos durante un examen oftálmico. La configuración más común es la fuente de luz promedio, ya que la mayoría de los exámenes se realizan en una habitación oscura cuando el paciente no ha sido tratado con gotas oftálmicas midriáticas (para lograr la dilatación). Los diferentes oftalmoscopios pueden tener diferentes configuraciones, pero algunas opciones son:- mancha pequeña: cuando la pupila está fuertemente contraída (como en una habitación bien iluminada);
- mancha grande: para pupilas muy dilatadas, como si hubieran sido tratadas con gotas midriáticas;
- media luna: se usa cuando una parte de la córnea está cubierta, como el caso de una catarata, para dirigir la luz en la parte transparente del ojo;
- filtro verde: para una mejor visualización de los vasos sanguíneos y todos los problemas relacionados;
- ranura vertical: para verificar las irregularidades del contorno;
- filtro azul: para usarse después de la tinción de fluorescencia para verificar la ausencia de abrasión;
- estrella fija: para medir distancias.
-
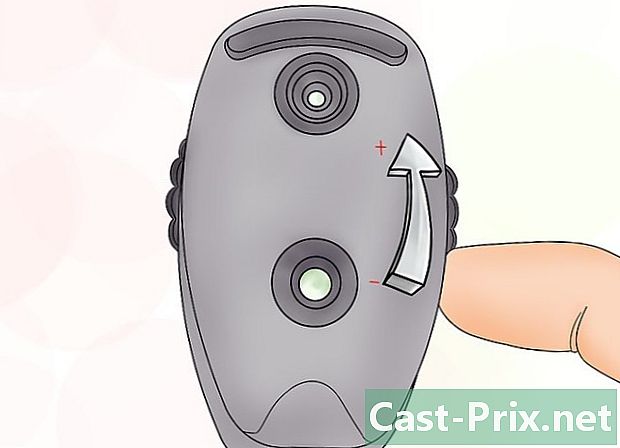
Ajuste el instrumento con la rueda de enfoque. Como regla general, su oftalmoscopio debe estar en el nivel 0, que se considera la base. Tenga en cuenta que colocar el dispositivo en números positivos, a veces marcados en verde, se enfoca en cosas más cercanas a usted y que los números negativos, a veces en rojo, se enfocan en objetos más distantes.- Con el oftalmoscopio PanOptic, debe enfocarse en un punto a unos tres o cuatro metros y medio de distancia con la rueda de enfoque.
Parte 2 Preparando y preparando a su paciente
-
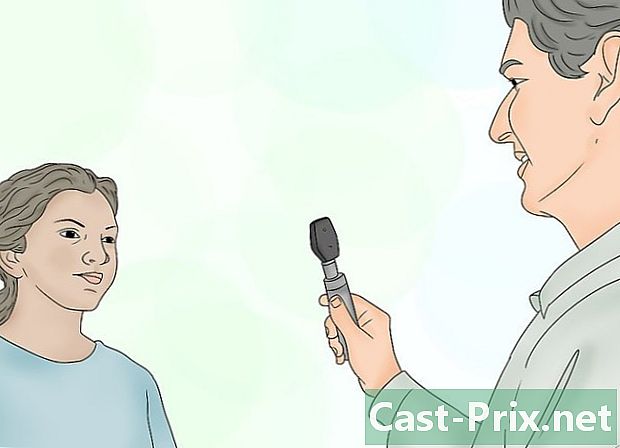
Explique el procedimiento a su paciente. Dile que se siente en una silla o en la mesa de examen. Pídale que se quite sus anteojos o lentes de contacto si los usa. Explique qué es un oftalmoscopio y advierta al paciente sobre el brillo de la luz emitida. Si planea dilatar sus pupilas con gotas para ojos midriáticas, debe explicar este procedimiento y sus efectos, incluido el hecho de que alguien tendrá que llevarlos a casa después del procedimiento.- No es necesario que entre en los detalles del examen. Di algo como: "Usaré este dispositivo para mirar dentro de tu ojo. La luz será brillante, pero no debería ser desagradable. "
-

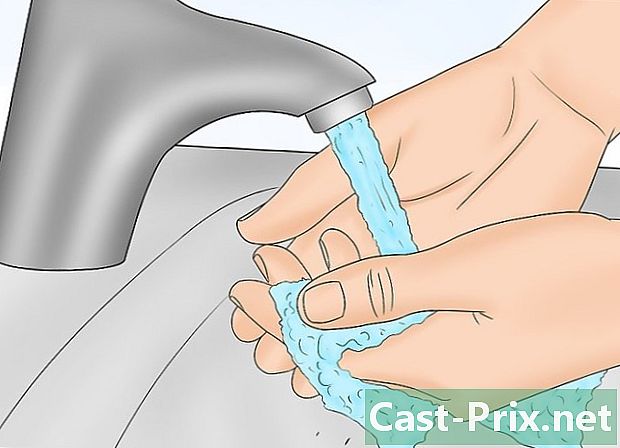
Lávate las manos. No es necesario que use guantes para este procedimiento, pero es una práctica común lavarse bien las manos con agua y jabón antes y después de cualquier tipo de examen físico. -
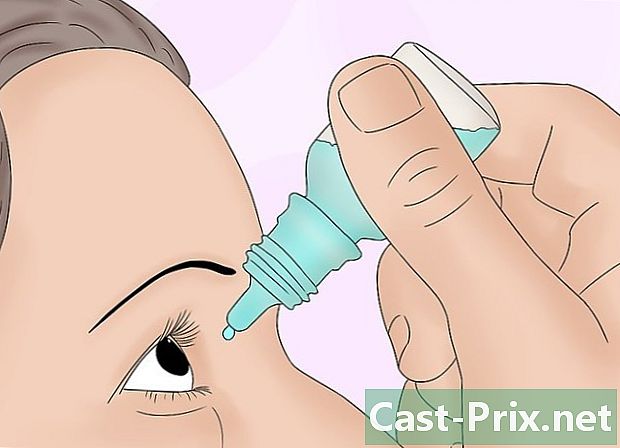
Aplicar si es necesario gotas oculares midriáticas. La dilatación de las pupilas permite una visualización más fácil y completa de las estructuras oculares y a menudo se usa en los gabinetes de optometría. Pídale al paciente que eche la cabeza hacia atrás. Jale suavemente el párpado inferior y vierta la cantidad adecuada de gotas. Dígale que cierre el ojo durante unos dos minutos presionando la esquina del ojo que está en contacto con la nariz. Realice este procedimiento en ambos ojos.- MYDRIATICUM 0.5% (tropicamida) es el más utilizado y se administran una o dos gotas aproximadamente 15 a 20 minutos antes del examen. Otros productos que también se usan incluyen 2% de homatropina, 1% de solución de atropina, 1% de ciclopentolato o 2.5 o 10% de solución de fenilefrina. Todas estas gotas para los ojos están contraindicadas en pacientes con una lesión en la cabeza que necesita ser examinada.
- Revise la lista de medicamentos de su paciente para asegurarse de que no interactúen con las gotas para los ojos.
- Los ojos más oscuros pueden ser menos sensibles a las gotas para los ojos. En este caso, el proceso requerirá más que ojos claros.
-
Oscurece la habitación. Disminuya las luces considerablemente. La iluminación adicional en la habitación evitará el afilado de la ampliación del oftalmoscopio.- Recuerde, si no puede oscurecer la habitación, deberá ajustar la configuración de brillo de su oftalmoscopio en consecuencia.
-

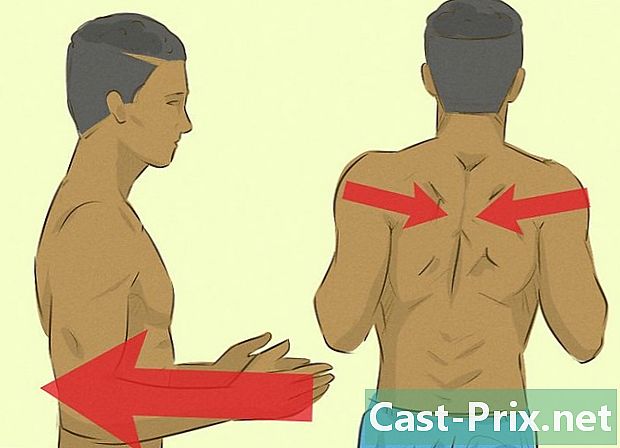
Posiciónate en relación con tu paciente. Debe pararse a la altura de sus ojos, y para eso, pararse derecho, inclinarse hacia adelante o sentarse en una silla para estar a la altura adecuada. Párese al lado del paciente y acérquese a él en un ángulo de aproximadamente 45 grados. -
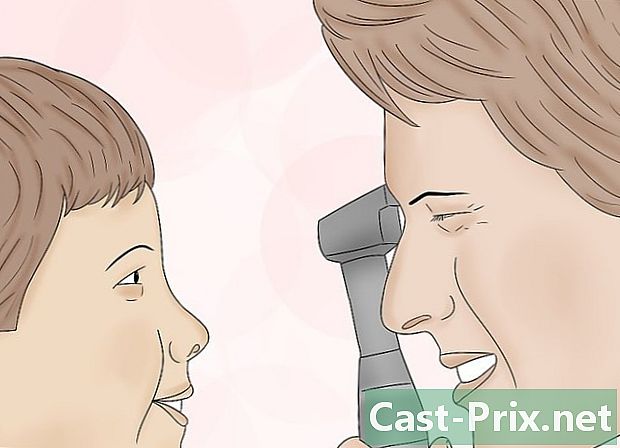
Organice su oftalmoscopio y acérquese al paciente adecuadamente. Supongamos que primero quisiéramos examinar su ojo derecho. Para hacer esto, incline el oftalmoscopio con la mano derecha contra la mejilla derecha. Si se mueve, su cabeza, su mano y el oftalmoscopio deben moverse de la misma manera. Coloque la palma de su mano izquierda firmemente sobre la frente del paciente y separe los dedos para crear estabilidad. Coloque suavemente el pulgar izquierdo sobre el ojo derecho y levante el párpado derecho para abrirlo.- Use su mano derecha y ojo derecho para mirar el ojo derecho de su paciente y viceversa.
- Cuando use un oftalmoscopio PanOptic, debe sostener la cabeza del paciente como de costumbre y caminar más cerca de él a una distancia de 15 cm en un ángulo de 15 a 20 grados.
- No tenga miedo de acercarse demasiado al paciente durante este examen. Debe estar lo más cerca posible para realizar una verificación exhaustiva.
-
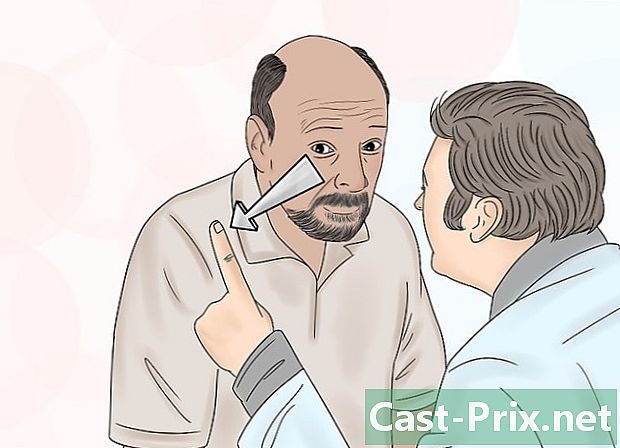
Dígale a su paciente dónde buscar. Pídale que mire delante de él y detrás de usted. Si le sugiere a su paciente un lugar específico (para fijar) para estabilizar su mirada, él se relajará y evitará movimientos oculares tempranos que interrumpirán su examen. -

Busca el reflejo rojo. Continúe sosteniendo el oftalmoscopio en su ojo a una distancia de aproximadamente la longitud del brazo del paciente. Apunte la luz a su ojo derecho en un ángulo de aproximadamente 15 grados con respecto al centro del ojo y asegúrese de que la pupila se contraiga. Luego verifique si hay un reflejo rojo.- El reflejo rojo es el rayo de luz rojiza en la pupila del ojo causado por el reflejo de la luz proveniente de la retina, al igual que lo que se observa en los ojos de un gato en la oscuridad. Su ausencia en un ojo indica un problema en el órgano.
- Si está buscando reflejos rojos a través del oftalmoscopio, deberá ajustar ligeramente el enfoque para adaptarse a su propia visión.
Parte 3 Realiza el examen
-

Use el reflejo rojo como guía para comenzar el examen. Mueva la cabeza y la mano, así como el oftalmoscopio en un bloque y, siguiendo el reflejo rojo, acerque lentamente el ojo derecho del paciente. Deja de moverte cuando tu frente toque tu pulgar izquierdo. Si sigues el reflejo rojo, deberías poder visualizar la retina.- Es posible que deba enfocar su oftalmoscopio en las características del ojo. Gire el dial de la lente con su dedo índice, si es necesario.
-
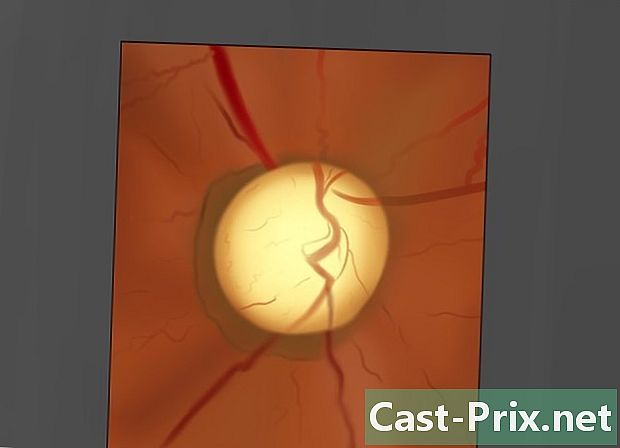
Mira el disco del nervio óptico. Hacer un movimiento balanceo para inclinar el oftalmoscopio de izquierda a derecha, arriba y abajo. Examine el disco del nervio óptico para determinar el color, la forma, los contornos, la nitidez de los bordes, la proporción del diámetro de la excavación óptica y la condición de los vasos sanguíneos.- Si tiene problemas para encontrar el disco del nervio óptico, puede localizar y rastrear un vaso sanguíneo. Estos te llevarán a este registro.
- Esté atento a la hinchazón o hinchazón (edema) del disco óptico.
-
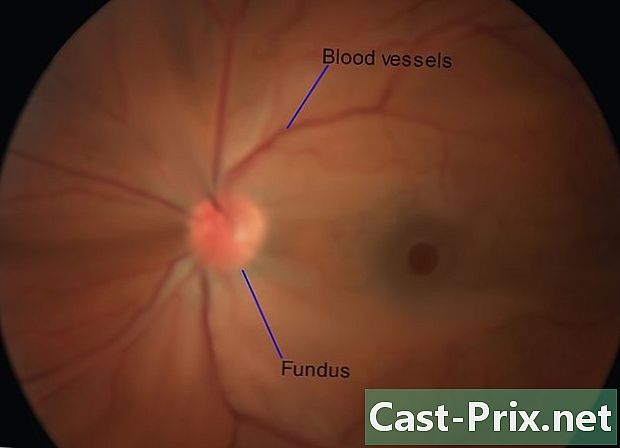
Examina los vasos sanguíneos y el fondo de ojo. Esto le permitirá identificar posibles patologías. Gire el dispositivo para examinar los cuatro cuadrantes del ojo: el supero-temporal (hacia arriba y hacia afuera), superonasal (hacia arriba y hacia adentro), infero-temporal (hacia abajo y hacia abajo). afuera) e infero-nasal (abajo y adentro). Proceda lentamente y examine cuidadosamente los síntomas de la enfermedad. No hay una lista completa y debe usar su conocimiento y juicio clínicos durante el examen. Sin embargo, debes asegurarte de:- en la cruz arteriovenosa;
- exudados o hemorragias;
- exudados retinianos blancos;
- Manchas de Roth;
- oclusiones venosas retinianas;
- a las embolias.
-
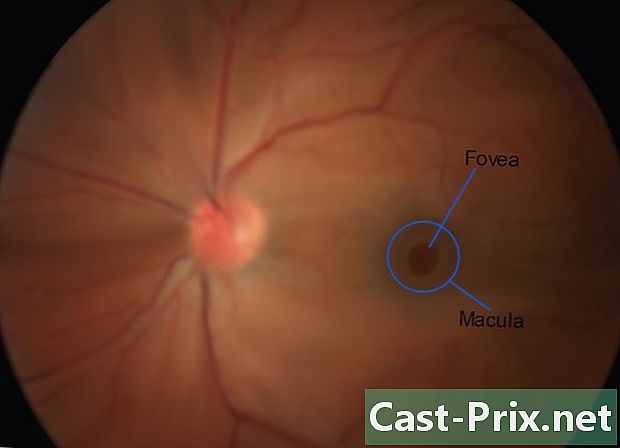
Examina la mácula y la fóvea al final. Pídale a su paciente que mire directamente a la luz. Esto puede ser incómodo, por lo que este paso está reservado para el final del examen. Dado que la mácula es responsable de la visión central enfocada, las pruebas de agudeza visual a menudo indican una mácula sana o disfuncional. Tiene la forma de un disco más oscuro ubicado casi en el medio de la retina, y la fóvea constituye un punto luminoso en el centro de la retina. -

Examina el otro ojo. Repita el procedimiento con el otro ojo y recuerde cambiar la mano y el ojo que usa para el examen. Aunque algunas enfermedades causan cambios en los ojos, otros problemas solo pueden ocurrir con un ojo. Es esencial examinar cuidadosamente ambos ojos. -

Informe a su paciente Explique cualquier anomalía que haya llamado su atención y lo que podría significar, y luego describa cualquier acción adicional que deba tomarse. Si ha usado gotas oculares midriáticas, infórmeles que la fotosensibilidad resultante y la visión borrosa pueden persistir durante varias horas. Recuérdele que deje que alguien lo traiga a casa. Proporcione al paciente gafas de sol si no ha traído las suyas. -

Documenta tus descubrimientos. Registre todo lo que vio durante el examen, incluidas notas específicas sobre posibles anomalías. A menudo es útil incluir imágenes como señales visuales para recordar lo que ha visto y compararlas con las revisiones posteriores de los pacientes para ver cómo han cambiado las cosas.